【产科急危重症】脐带脱垂的机制解析与10分钟极速救援复盘
产科临床工作中,脐带脱垂始终是最令医护人员警惕的急危重症之一。这类病例发生率虽低至0.1%-0.6%,但其致命性特征决定了每一位产科医生必须对其具备深刻的认知与快速的反应能力。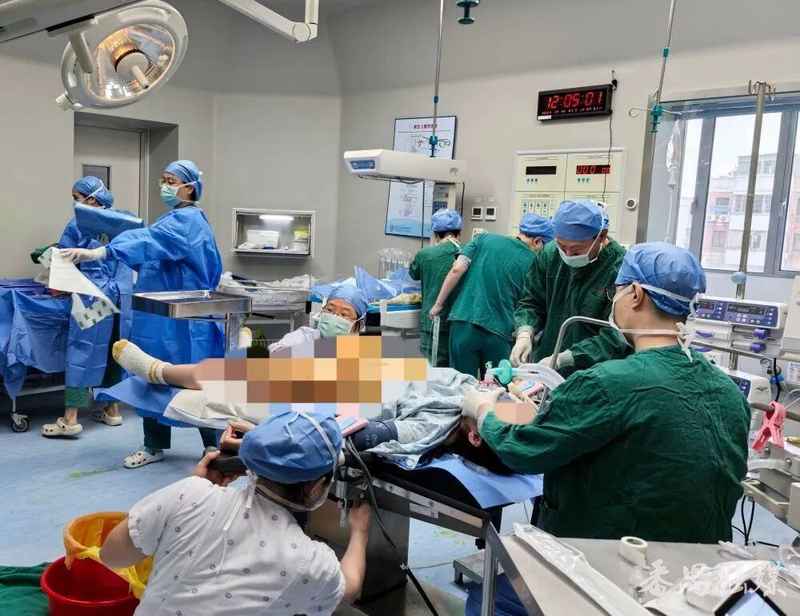
脐带脱垂的病理机制
脐带作为连接母体与胎儿的唯一通道,承担着氧气输送与营养供给的核心功能。当脐带脱垂发生后,胎膜破裂导致脐带先于胎头脱出宫颈口外,此时若胎头下降或先露部位未能有效压追宫颈,脐带便会暴露于宫缩压力之下。更危险的情况在于:胎儿重力与宫缩压迫形成双重挤压效应,导致血流中断。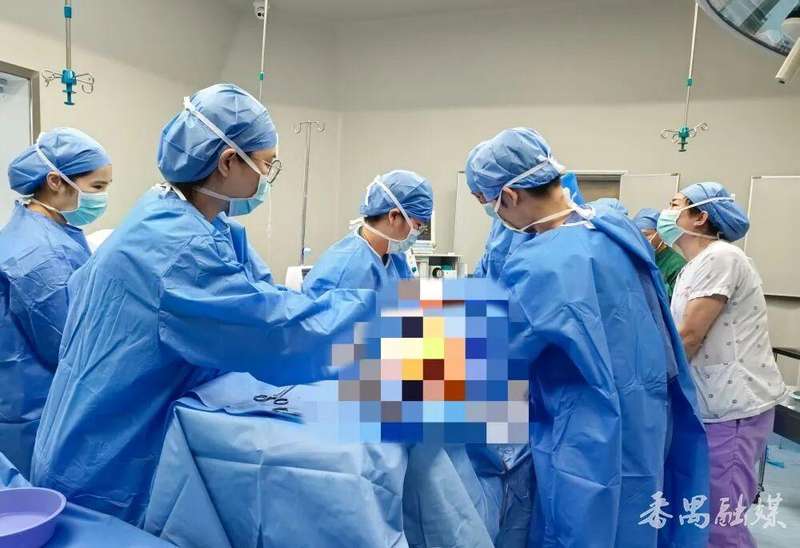
从生理学角度分析,脐带血供中断后,胎儿将在极短时间内经历缺氧过程。临床数据显示,血流中断超过5分钟即可导致不可逆脑损伤,10分钟内死亡率近乎100%。这一时间窗口的严峻性,要求医护人员必须具备秒级响应能力。
关键决策节点的技术判断
回顾本次救援过程,有几个关键决策节点值得关注。首先是确诊环节:许燕文在接到胎心减慢通知后迅速进行床边评估,从胎心监护异常到确认脐带脱垂仅耗时极短。这种快速识别能力建立在她对产科急症的深刻理解之上——脐带脱垂的三联征包括:可触及的搏动性脐带组织、胎先露与骨盆入口不称、以及典型的胎心率异常模式。
其次是体位管理决策:确诊后立即将手伸入产道托举胎头,是防止脐带进一步受压的标准处理方案。这一操作的原理在于通过物理支撑阻止胎头下降,从而保持脐带血流通畅。从手法角度而言,托举位置需精准放置于胎头与宫颈之间,力道需足以抵消胎头重力但不至于造成新的压迫风险。
多学科协作的系统工程
单人操作能力固然重要,但10分钟完成紧急剖宫产的背后,是一套成熟的应急响应机制在支撑。当许燕文下达“启动绿色通道”指令的瞬间,产科、麻醉科、新生儿科、手术室四方同步接收信号并启动各自应急预案。
从时间轴分析:指令发出后1分钟内所有人员到位,2分钟内完成产房至手术室转运,后续7分钟内完成麻醉、消毒、手术操作并成功娩出胎儿。这种时间压缩效果源于标准化流程的建立与日常演练的积累。
临床经验的方法论提炼
总结此次成功救援的经验,可以归纳为几个核心要素:一是识别能力,早期识别是后续干预的前提;二是决策速度,急症处理中犹豫的代价是生命;三是团队协同,单兵作战无法应对复杂急危重症;四是流程标准化,将最佳实践固化为可复制的操作流程。
对于产科从业者而言,这类案例的复盘价值不仅在于操作技巧的学习,更在于对急危重症应对思维的强化。每一位产科医生都应定期进行此类情景模拟训练,确保在实际遇到类似病例时能够做出正确判断与快速响应。
